Leczenie stożka rogówki – objawy, przyczyny [cross-linking, przeszczep]
Na schorzenie określane mianem stożka rogówki cierpi ok. 5 na 10 000 osób na świecie. W tej chorobie rogówka, która powinna przypominać kształtem wycinek kuli, stopniowo przybiera kształt stożka, na skutek ścieńczenia i uwypuklenia jej centralnej części. Zniekształcenie przedniego odcinka oka skutkuje zaburzeniami widzenia i może prowadzić do nieregularnego astygmatyzmu.
Kto jest narażony na ryzyko wystąpienia stożka rogówki?
Deformacja w postaci stożka rogówki zwykle zaczyna się w okresie dojrzewania i początkowo daje niespecyficzne objawy w postaci pogorszenia widzenia. Przeważnie stożek rogówki występuje w obu oczach (nie zawsze jednoczasowo),; Generuje wady wzroku takie jak wysoki astygmatyzm i postępującą krótkowzroczność. Diagnoza i wczesne podjęcie leczenia umożliwia zahamowanie zmian i zapobieganie komplikacjom w przyszłości, w tym perforacji rogówki.
Każde pogorszenie widzenia wymaga skonsultowania z lekarzem okulistą. Jeśli dodatkowo występują takie objawy jak swędzenie i zaczerwienienie oczu, nadwrażliwość na światło, pojawianie się obwódek / halo / aureoli wokół źródeł światła, lub wrażenie, że jednym okiem widzi się podwójnie (poliopia jednooczna), może to wskazywać poważne nieprawidłowości. Uwagę zwraca szybki rozwój krótkowzroczności wraz z narastającym astygmatyzmem.
Istnieją pewne predyspozycje i czynniki ryzyka, przy których warto kontrolować stan gałki ocznej. Należą do nich:
- predyspozycje genetyczne – według różnych badań szacuje się, że od 6% do 19% przypadków stożka ma podłoże dziedziczne;
- choroby i zaburzenia ogólnoustrojowe, jak zespół Downa, zespół Alporta, zespół Marfana i zespół Ehlersa-Danlosa;
- choroby oczu, zwłaszcza zwyrodnienie barwnikowe siatkówki, wiosenne zapalenie spojówek i rogówki, retinopatia wcześniacza, wrodzone wady układu wzrokowego;
- choroby atopowe – alergie, atopowe zapalenie skóry, egzema, astma;
- brak enzymów odpowiedzialnych za stan włókien kolagenowych;
- intensywne tarcie oczu.
Proces diagnostyczny służący rozpoznaniu stożka rogówki
Prawidłowe rozpoznanie choroby i wdrożenie właściwego leczenia musi zostać poprzedzone szeregiem dokładnych badań, w tym także oceniających stopień zaawansowania choroby.
Lekarz okulista przeprowadza z pacjentem wywiad dotyczący różnych objawów, ewentualnych przebytych chorób i doznanych urazów, a także historii chorób oczu występujących w rodzinie, a następnie bada ostrość wzroku w patrzeniu w dal i z bliska. Problemy w widzeniu w dal mogą wskazywać na nieprawidłowości w budowie rogówki.
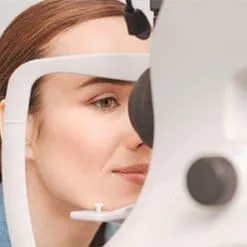
Przesiewowe badanie to pomiar krzywizny rogówki za pomocą keratometru, który wyświetla na powierzchni rogówki koncentryczne pierścienie światła. Jeśli są nieregularne, świadczy to o astygmatyzmie i prawdopodobieństwie wystąpienia stożka rogówki.
Badaniem z wyboru jest też topografia z wykorzystaniem kamery PENTACAM. Jest to obrotowa kamera Scheimpfluga o wysokiej rozdzielczości. Dzięki temu uzyskuje ona bardzo ostre i dokładne obrazy przedniego odcinka oka, które dostarczają informacji o znajdujących się tam strukturach. Jeden obrót kamery trwa ok. 2 sekundy i w tym czasie uzyskuje się ok. 50 fotografii. Proces ten daje możliwość precyzyjnego pomiaru środkowej części rogówki, jest przy tym łatwy dla pacjenta i badanie trwa bardzo krótko. Pentacam tworzy trójwymiarowy model przedniego odcinka oka, a oprogramowanie aparatu pomaga w uzyskaniu materiałów do wszechstronnej analizy danych.
Bardziej szczegółowe badania to badanie rogówki w lampie szczelinowej oraz topografia rogówki. Patologiczne procesy zachodzące w rogówce objętej procesem degeneracyjnym, wykrywalne za pomocą lampy szczelinowej, to między innymi:
- pierścień Keysera-Fleischera – złogi żelaza w nabłonku rogówki, objawiające się pod postacią okręgu o barwie żółto-zielono-brązowej, który otacza podstawę stożka;
- linie Vogta – drobne rozstępy, które powstają w rogówce na skutek rozciągania i ścieńczania jej struktury;
- włóknienie błony Bowmana – jednej z warstw rogówki;
- objaw Mausona – modelowanie dolnej powieki przez szczyt stożka rogówki podczas patrzenia w dół, dostrzegalne w zaawansowanym stadium stożka rogówki.
w/w objawy cechują zaawansowany stożek rogówki
Topografia rogówki to najdokładniejsze badanie umożliwiające określenie stopnia zaawansowania choroby oraz zmapowanie zniekształceń. Jest to też metoda najbardziej czuła, dzięki której możliwe jest wykrycie stożka we wczesnej jego postaci i stałe monitorowanie postępów choroby.
Czy stożek rogówki da się wyleczyć?
Choroba rozwija się zwykle przez ok. 10-20 lat, przy czym w początkowej fazie często dochodzi do okresowego pogarszania i poprawy ostrości wzroku. Może to powodować konieczność częstej zmiany okularów. U niektórych pacjentów choroba utrzymuje się w jednym stadium przez wiele lat lub nawet na stałe, a zwykle do ustabilizowania dochodzi po osiągnięciu przez pacjenta pełnej dojrzałości. Pacjent powinien stale być pod opieką specjalisty. Ważne u osoby z rozpoznanym stożkiem jest przebadanie całej rodziny.
Leczenie we wczesnej fazie stożka
Jeśli u pacjenta występują jedynie objawy astygmatyzmu, leczenie sprowadza się do korekty wzroku za pomocą okularów lub soczewek kontaktowych. Początkowo korzystniej jest stosować soczewki miękkie z uwagi na komfort noszenia. Jeśli stożek mocniej się uwypukla, stosuje się gazoprzepuszczalne soczewki sztywne (twarde). Korekta tymi soczewkami polega na tym, że przestrzeń pomiędzy nierówną powierzchnią rogówki a wewnętrzną warstwą soczewki wypełnia się płynem łzowym, co wspomaga prawidłowe widzenie. Jest to najlepsza metoda korekcji niezabiegowej wady wzroku.
Cross-linking – próby spowolnienia bądź zahamowania procesu chorobowego
Ponieważ jedną z przyczyn stożka rogówki są nieprawidłowości w budowie i działaniu włókien kolagenowych, jedną z metod leczenia tej choroby jest procedura zwana Corneal Collagen cross-linking. Zabieg polega na podaniu pacjentowi kropli z ryboflawiną, a następnie naświetleniu powierzchni rogówki promieniami UVA, przez co ryboflawina zostaje uaktywniona.
Wskutek zabiegu w rogówce wytwarzają się nowe połączenia – wiązania krzyżowe (cross links) – między włóknami kolagenu. Dzięki takiemu zwiększeniu usieciowania rogówki uzyskuje ona większą sztywność, wytrzymałość mechaniczną i odporność. Jak sugerują badania kliniczne, ta metoda w większości przypadków spowalnia postęp choroby, w wielu zatrzymuje go, a w szczególnych przypadkach powoduje nawet cofnięcie zmian. Jest przy tym bezbolesna.
Leczenie chirurgiczne
POWIKŁANIE NIELECZONEGO STOŻKA, OSTRY STOŻEK ROGÓWKI
Gdy stożek rogówki rozwinie się do zaawansowanego stadium, osłabiona błona może ulec perforacji, co powoduje przeciekanie cieczy wodnistej z przedniej komory oka do warstw rogówki. Zmianom chorobowym towarzyszy ból, zamglenie widzenia i mleczne zabarwienie rogówki, a w miejscu perforacji pozostaje blizna.
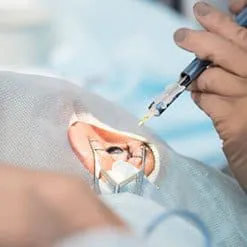
Aby nie dopuścić do tych komplikacji, zaawansowany stożek rogówki poddaje się leczeniu operacyjnemu. Istnieje kilka możliwych sposobów poradzenia sobie z deformacjami rogówki i jej osłabieniem.
Wszczepienie pierścieni rogówkowych INTACS wykonuje się poprzez niewielkie nacięcia w rąbku rogówki, gdzie umieszcza się cienkie łukowate implanty. Utworzony przez nie pierścień wywiera nacisk na krzywiznę rogówki i spłaszcza wierzchołek stożka, nadając jej bardziej prawidłowy kształt.
Jeśli inne metody zawiodą, ostatecznym sposobem wyleczenia stożka rogówki jest przeszczep rogówki. Tę operację wykonuje się jedynie wtedy, kiedy nie ma innych możliwości poprawy stanu pacjenta, a ścieńczenie rogówki grozi jej pęknięciem i poważnym uszczerbkiem wzroku. Ponieważ rogówka nie jest ukrwiona, nie ma konieczności wykonania próby krzyżowej krwi między dawcą a biorcą, jednak jako ciało obce, przeszczepiona rogówka może zostać przez organizm odrzucona, dlatego ten zabieg jest ostatecznością. Przeszczep nie rozwiązuje problemu korekcji wady wzroku. Mimo wykonania przeszczepu zwykle pozostaje dość duża wada do korekcji, np. soczewkami twardymi